필수의료 붕괴 사태에 직면하자 정부가 의대 정원 확대를 재추진하려는 모양새다. 보건복지부는 지난달 30일 의사단체인 대한의사협회와 개최한 '의료현안협의체' 제5차 회의에서 필수 의료인력 확충이 매우 긴급하고 중요한 과제라고 강조했다.
이형훈 복지부 보건의료정책관은 "노인 인구는 2025년이 되면 인구의 20%가 돼 이를 대비한 충분한 의료 인력 확보는 시급한 논의가 필요한 과제"라며 "2010년 초고령사회로 진입한 일본의 경우 고령화 현상이 심화되면서 2008년에서 2022년 사이 의대 정원을 1700명 이상 확대했다"고 말했다. 반면 국내 의대 정원은 2006년 연 3058명으로 정해진 이후 꽁꽁 묶인 상태다.
의료 현장에선 필수 의료 인력이 부족하다고 아우성이다. 소아청소년과, 산부인과 등은 전공의 충원조차 못한다. 응급실을 보유한 병원이 20개가 있는 대구시에선 지난달 19일 추락 사고로 다친 10대가 전문의 부재 등을 이유로 입원을 거절당해 2시간가량 응급실을 찾아 떠돌다 사망했다. 지방 의료 상황은 더 심각하다.
원인은 △의료인력 부족 △상대적으로 일이 편하고 수입이 좋다는 '피안성'(피부과·안과·성형외과) 등으로 의사 쏠림 △운영할수록 적자라는 응급실 상황 등이다.
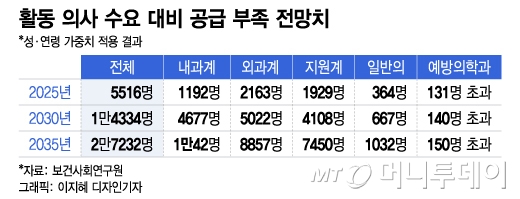
의사단체에선 의대 정원 문제가 아니라지만 통계로 봐도 국내 의사 수는 부족하다. 한국보건사회연구원 보고서에 따르면 2016년 기준 인구 1000명당 임상의사 수가 경제협력개발기구(OECD) 국가 평균은 3.3명인데 우리나라는 한의사 포함 2.3명뿐이다. 성·연령을 감안한 활동 의사 공급은 수요 대비 2025년 5516명, 2035년엔 2만7232명이 각각 모자랄 전망이다.
의사 공급 부족은 소득 불균형도 초래했다. 도시근로자 소득 대비 의사 소득의 비는 OECD 국가 대부분이 2~3배인데 우리나라는 6배 정도로 격차가 크다.
조속히 의대 정원을 늘려 미용의료 시장엔 경쟁을 부추기고 소득 격차를 줄이도록 해 필수 의료 인력 유출을 막아야 한다. 필수·지역 의료 분야는 수가 인상과 처우 개선, 일과 삶의 균형 등과 함께 대학 입시에서부터 해당 분야 의사를 뽑아 인력을 양성하는 방안도 도입할 필요가 있다. 2020년 문재인 정부 땐 의료계 반발로 실패했던 의대 정원 확대, 윤석열 정부는 의료 기득권을 깨고 관철해내길 바란다.

